- 抗生素都杀不死金黄色葡萄球菌
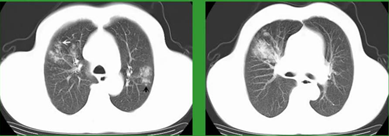
金黄色葡萄球菌肺炎影像学上主要表现为肺实变,原发性以肺实变为主,继发性以结节为主要表现,随后肺实变或肺结节进展为肺空洞,进一步发展为肺气囊,如果气囊破裂则形成气胸,侵袭胸膜则形成胸腔积液、脓气胸、脓胸等。
金黄色葡萄球菌肺炎另一特点是病变变化较快,短时间内肺叶浸润范围、肺空洞、肺气囊数目以及肺脓肿的出现均有可能变化,在已经使用敏感抗生素的前提下,依然常常出现新的病灶或迅速发展到全肺的情况。
近年来,抗生素、消毒剂的不恰当使用导致金黄色葡萄球菌的耐药菌株大幅度增加,甚至还出现了多重耐药菌的情况。
今天就由山东省立医院呼吸科张嵩老师给我们详细讲解一下金黄色葡萄球菌为何总是耐药。
1.金黄色葡萄球菌VS β-内酰胺类抗生素
多数医院获得性金黄色葡萄球菌肺炎(HA-MRSA)对甲氧西林和所有β-内酰胺类耐药,且常为多重耐药,可选择药物十分有限。
而社区获得性金黄色葡萄球菌肺炎(CA-MRSA)通常仅对β-内酰胺类耐药,对非β-内酰胺类抗生素敏感。
金黄色葡萄球菌对β-内酰胺类耐药性与青霉素结合蛋白(PBPs)有关。
PBPs是广泛存在于细菌表面的一种膜蛋白,是合成金黄色葡萄球菌的重要蛋白酶系统,也是β-内酞胺类抗生素的主要靶位。当环境药物浓度达到最低抑菌浓度时,β-内酰胺类抗生素会与PBPs上的靶点结合,使其乙酰化,致使转肽酶TPase丧失活性,导致细菌细胞壁无法形成从而杀死敏感菌。
金黄色葡萄球菌产生了一种独特的PBP,称为PBP2a。β-内酰胺类抗生素很难与PBP2a上的靶点结,所以PBP2a的存在能使细菌的细胞壁继续合成,从而使金黄色葡萄球菌表现出耐药性。
不仅如此,调节PBP2a染色体的甲氧西林耐药基因(mecA)其所在的DNA片段还能不断获得性积累其他耐药基因,从而使得金黄色葡萄球菌产生多重耐药性。
2.金黄色葡萄球菌VS大环内酯类抗生素
金黄色葡萄球菌对大环内酯类抗生素的耐药性主要由3个机制产生。最重要的一个机制是由erm基因编码产生的核糖体甲基化酶对抗生素结合位点进行修饰后,导致核糖体对大环内酯类抗生素的亲和力下降,第二是外排泵将抗生素主动排出菌体外,第三个是合成大环内酯类抗生素失活酶。
大环内酯类抗生素不仅对金黄色葡萄球菌耐药,对链球菌、支原体也同样耐药,所以基本上不选择这类抗生素,不仅如此,大环内酯类抗生素还会诱导克林霉素耐药,所以用药选择上也尽量避免选择克林霉素。
3.金黄色葡萄球菌VS氟喹诺酮类药物
氟喹诺酮类药物杀菌主要通过抑制细菌DNA靶位酶,阻断细菌遗传物质复制与转录,从而使细菌死亡。
金黄色葡萄球菌对氟喹诺酮类的耐药主要与药物作用靶位酶的改变和药物在菌体内蓄积量减少有关。
一方面,由于金黄色葡萄球菌靶酶基因位点突变影响氟喹诺酮类药物与靶酶的结合,从而避免了细菌的死亡;
另一方面,金黄色葡萄球菌对氟喹诺酮类外排增加和摄入减少,尤其是外排增加导致氟喹诺酮类在体内积蓄量减少,从而不能发挥抗菌作用。
抗生素都杀不死金黄色葡萄球菌
发布日期:2019-08-29 来源:未知 浏览量:
次
最新新闻
热门新闻