- 让胃药束手无策的食管裂孔疝!
病例
患者男,81岁,烧心10个月。患者一到晚上睡觉的时候,胃感觉“烧得慌”,用手去揉肚子能稍微好受一些,有时候会反酸水,有时候会打嗝,打嗝能感觉好受一些。过去有冠心病史。
➤胃镜检查:反流性食管炎、贲门溃疡、慢性浅表性胃炎伴糜烂、食管裂孔疝?十二指肠球部隆起性病变;
➤超声胃镜:十二指肠球部隆起,肝脏外压;
➤胸部CT:肺气肿,心包积液、食管裂孔疝;
➤上腹B超、心电图无异常。
患者陆续吃了枸橼酸莫沙比利片、奥美拉唑肠溶胶囊、刺五加片和胃复春片,未见好转。
结合患者的症状、胃镜、胸部CT等检查,可明确诊断:食管裂孔疝、反流性食管炎、贲门溃疡、慢性浅表性胃炎伴糜烂。
食管裂孔疝是指除食管以外的任何腹腔组织结构通过扩大的膈肌食管裂孔进入胸腔形成的疝。该病在全世界的发病率约为10%-15%,腹内压增高是食管裂孔疝最常见的致病因素,同时其发病率与年龄及肥胖呈正相关。
一、食管裂孔疝的4个分型
根据解剖学特点,食管裂孔疝共分为4型:
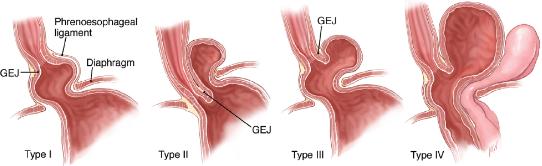
图1 食管裂孔疝的分型
➤I型为滑动型食管裂孔疝,常在平卧时出现站立时消失。其食管长度正常,只是胃食管结合部及部分胃腔随着扩大的食管裂孔疝进入胸腔。
➤II型为单纯型食管裂孔旁疝,即经典食管旁疝。表现为胃的一部分(胃体或胃窦)在食管左前方通过增宽松弛的裂孔进入胸腔,而胃食管结合部位置正常。
➤III型为混合型食管裂孔旁疝,即I、II型食管裂孔疝共同存在。
➤IV型为多器官型食管裂孔旁疝,除胃以外还伴有腹腔其他脏器进入胸腔,如大网膜、小肠等。
I型食管裂孔疝最常见,约占95%,II、III、IV型食管裂孔疝同属于食管旁疝,约占5%。
二、食管裂孔疝的原因有哪些?
病因主要有先天性和后天性两种,以后者多见。
➤食管发育不全;
➤食管裂孔部位结构削弱;
➤长期腹腔压力增高,如妊娠、慢性咳嗽、习惯性便秘等;
➤手术后裂孔疝;
➤创伤性裂孔疝。
三、食管裂孔疝有怎样的临床表现?
食管裂孔疝缺乏特异的临床表现,患者发病初期多因胃灼烧感、反流或吞咽困难而就诊。滑动型食管裂孔疝症状与胃食管反流病相似。
当疝入胸腔的胃组织压迫食管远端而形成机械性梗阻时出现吞咽困难症状,多见于食管旁疝。食管旁疝的进一步发展可出现梗阻、缺血、肠扭转,巨大的食管旁疝甚至可出现心脏压迫的危急症状。
食管旁疝出现的胸痛、上腹痛、餐后饱胀感、恶心、干呕等间断症状多与局部组织缺血及梗阻相关,滑动型食管裂孔疝由于长期的Cameron 糜烂,会引起上消化道出血,甚至慢性缺铁性贫血。
四、食管裂孔疝与胃食管反流病:“难兄难弟”
胃食管反流病是指位和(或)十二指肠内容物反流入食管而引起的临床症状和组织器官的损害。食管裂孔疝是其常见原因之一,二者有着密切的联系。
胃的一部分疝入胸腔后,膈食管裂孔松弛,且改变了膈食管裂孔、贲门的位置,抗反流屏障大大削弱。胃液进入食管次数增多,高度增加,停留时间延长,损伤食管及以上部位的黏膜,形成胃食管反流病。
五、食管裂孔疝的诊断方法有哪些?
1.放射影像学诊断
胸部平片:胸部平片可以辨别软组织密度影并判断胸腔内有无气液平的出现,心影后方出现气液平是食管旁疝的特征性表现。胸片是筛查食管裂孔疝简单、常用的方法,为进一步的检查提供依据,但对轻度食管旁疝,尤其是滑动型食管裂孔疝易造成漏诊。
上消化道造影:上消化道造影能够有效诊断食管裂孔疝并评估疝的大小和可复性,同时还能反映因长期胃食管反流导致的食管蠕动功能障碍及食管狭窄。目前,尚无上消化道造影的标准体位要求,加之吞咽动作本身对造影检查的影响,较小食管裂孔疝的确诊仍存在一定难度。
CT检查:当高度怀疑患者为食管裂孔疝发生器官扭转时,宜首选CT检查,CT影像上可清晰地显示疝的位置及疝入胸腔的器官。CT检查简便可靠,能够清晰显示解剖层次并确定疝囊成分,可作为上消化道造影的补充检查。
2.内镜诊断
上消化道内镜检查可直视下观察评估食管、胃及十二指肠的黏膜,能够明确诊断侵蚀性食管炎和Barrett食管炎,同时可以确定食管裂孔疝的大小及类型。但内镜对食管裂孔疝的诊断亦存在一定的局限性,由于检查时上消化道空气充盈情况及患者呼吸的作用,甚至炎症对黏膜的长期刺激出现Barrett肠化生均会对诊断产生影响。
3.食道测压及pH值测定
食管裂孔疝伴有胃食管反流症状的患者术前评估均应行食管测压和24 h pH值监测。食管测压可以采集并反映从咽到胃部的全部连续压力数据,明确膈肌脚、食管下括约肌以及呼吸反转点的位置。
24 h pH值监测能够反映患者全天内反流时间与反流次数,明确反流与胸痛、咳嗽等相关症状及体位的关系。pH值监测对于食管裂孔疝患者食管胃酸反流程度的判断至关重要,进而对手术干预及预后进行评估,但pH值监测不能单独作为食管裂孔疝的诊断方法。
六、食管裂孔疝的治疗:“先礼后兵”
食管裂孔疝,由于解剖结构已发生改变,目前没有药物能纠正食管裂孔疝。内科药物治疗旨在控制症状,治愈食管炎,改善胃肠动力。滑动型食管裂孔疝一般采用内科保守治疗即可,严重者需选择手术治疗。
在过去,考虑食管旁疝易出现窒息、绞窄等严重并发症的风险,临床上建议所有食管旁疝均应早期发现、早期手术治疗。而最近临床研究认为对于尚不影响患者生活质量仅伴有轻度嗳气、反酸等症状的食管旁疝应进行密切观察,而不是过度的手术治疗。
经内科治疗无效、合并严重并发症、巨大疝引起呼吸循环障碍和不能除外恶变患者应考虑手术治疗。
1.药物治疗
质子泵抑制剂(PPIs):PPIs是抑制胃酸分泌并治疗反流性食管炎、控制胃食管反流症状最有效的药物,能够减轻胃灼热、胸骨后疼痛等症状,但对增加食管下括约肌压力、改善食管蠕动功能并无效果。因此,对症状严重的食管裂孔疝应合用促胃肠动力药物,提高食管动力,促进胃排空以减少胃内容物反流对食管的刺激。
对无并发症的胃食管反流患者,由于考虑促胃肠动力药物对心脏、神经系统的潜在副作用,指南并不推荐单一使用该类药物用于长期治疗。
抗组胺药物H2受体拮抗剂:亦可用于食管裂孔疝治疗,但其抑酸效果不及PPIs。
2.传统手术治疗
手术指征:症状明显,经内科长期治疗无效;有严重食管炎,反复出血等并发症;疝囊较大,反复长期嵌顿而产生心肺压迫症状者;急性嵌顿或绞榨者。
手术目的:修复扩大的食管裂孔,处理疝囊,恢复食管胃角关系,加强食管下括约肌张力和防止反流。
手术方法:主要有修复扩大的食管裂孔、食管贲门固定术、胃固定术加胃底折叠术、食管贲门角复原术。近年来开展的腹腔镜下食管裂孔修补术,也有比较好的疗效,术后复发率有所下降。
3.微创手术治疗
机器人辅助食管裂孔疝修补术效果优于开放手术,与传统腹腔镜手术效果相当,并具有更好的安全性和有效性。对巨大食管裂孔疝的修复,机器人手术较腹腔镜手术创伤小、恢复快,并能提高患者术后生活质量,成为巨大裂孔疝患者微创手术新的选择。机器人手术在食管裂孔疝修补术的临床应用尚缺少大样本的随机对照研究,但凭借其巨大的优势已成为病人新的治疗选择。
4.疝补片的应用
食管裂孔疝的术后复发与修补方式相关,对张力较大或裂孔缺损直径>5cm 的患者,目前多主张行无张力疝修补。
5.生活习惯
生活习惯的改善,如减轻体重、少食多餐、避免食用特定食物、头高脚低位睡眠等,都利于症状的减轻。
让胃药束手无策的食管裂孔疝!
发布日期:2019-09-05 来源:未知 浏览量:
次
最新新闻
热门新闻